診察の順番確認
予防接種・健診のご予約
治療方針
患者さんは医療に対し知識が乏しいのは当たり前のことです。
家庭医というのは、患者さんと悩みを相談しながら科学的根拠(エビデンス)に基づいて、納得のいく治療をする。
または、納得のいく治療をしてくれる病院を紹介する事だと思っています。
近隣の総合病院、大学病院と連携を取りながら八街市の医療レベルを高めていきたいと思っています。

治療の流れについて
-
01
FLOW初診
検診を行います。
-
02
FLOW問診
現在の症状、治療に対してのご希望などをお伺いします。
-
03
FLOWカウンセリング
カウンセリングします。
-
04
FLOW治療計画の立案
今後の治療について説明します。
-
05
FLOW治療
必要な検査、処置、投薬を行います。
FAQ
よくあるお問い合わせ
- Q
- 健康診断はできますか?
- A
- 実施しております。
健康診断は、完全予約です。実施時間帯は、月~土曜日の8:30です。
一日で人数は2人程度しか予約が取れませんので、あらかじめご了承ください。
金額は、内容によって違いますので、窓口にてお問い合わせください。
健康診断の内容によっては、結果がでるまでに日数がかかりますので、当日お渡しできない場合があります。余裕をもってのご予約をお願いいたします。
最近話題の病気について
関節リウマチ(RA)
関節リウマチ(RA)の成り立ちとそれに関連する治療
RAは自己免疫異常です。T細胞は、本来自己抗原には免疫寛容であるはずですが、共刺激シグナルの制御の破綻により自己応答性T細胞の増殖が起き、さらに、制御性T細胞が破綻すると、B細胞が活性化され、自己免疫が成立します。
RAの場合は、HLA-DRB1上のフィブリン、ビメンチン、αエノラーゼ、ヒストン、Ⅱ型コラーゲンを認識します。
したがって、滑膜や、軟骨器質が破壊されるのです。※1
関節破壊は破骨細胞の役割が大きいですが、RANKL(破骨細胞分化因子)とmacroohage-CSFというサイトカインが必要です。※2
RAの病態はサイトカインによる増殖性刺激と、アポトーシスのアンバランスによる、滑膜の増殖炎症(パンヌス)で、それにより、軟骨、骨破壊がおこるのです。
TNFαは、骨破壊と持続的炎症の両方に重要な役割を果たすのですが、それLipopolysaccharideで活性化されたマクロファージや、T細胞などで、産生され細胞内のdeth domainを刺激しapotosisや炎症性サイトカイン産生を促します。特にRAの場合は破骨細胞への分化、活性化を促しています。
IL-1は、滑膜誘導作用関節破壊作用を持ち、MMPsを誘導します。
IL-2は、T細胞の過剰活性化を誘導します。
IL-6は、炎症性細胞の活性化とか、貧血を誘導します。※3トランスフェリン低下、エリスロポエチン産生低下、反応低下。
IL-8は、持続炎症に関係があり、ケモカイン受容体拮抗剤が開発されている。
IL-17:CD4+T細胞は、TH1とTH2だけと思われていたが、IL-17を産生するもう1のサブセットがあることが分かってきた。これをTH17と言います。
IL-17は、骨破壊に重要な働きをしています。
INFyは、細胞障害性T細胞誘導、NK細胞活性化B細胞増殖をします。
TGF-βは二面性を示すサイトカインですが、RAにおいてはTH17の誘導に働きます。
RAの診断
2009年にACR/EULARの診断基準が、1987年以来、22年ぶりに採用されました。
関節病変(数)、滑膜炎持続期間(6w)、自己抗体(RF、ACPC)、CRP(ESR)の4項目で6点以上をRAとしています。
治療
-
1. NSAIDs
胞膜のリン脂質からホスホリパーゼA2を介して、遊離したアラキドン酸がCOXによりプロスタグランディンになりますが、発痛物質ブラジキニンの閾値を低下させる。NSAIDsはこのCOXを阻害する対処療法である。
-
2. 金製剤
DMARDとされている。MTXと併用されることがある。
-
3. ステロイド
かつては、特効薬のように言われていたが、今では、あくまで、選択肢の一つである。
-
4. MTX
葉酸の構造類似体。プリン、プリミジン合成抑制にもとづく細胞増殖抑制。
好中球機能抑制。サイトカイン抑制。最もエビデンスが明確。現在は第一選択薬。 -
5. タクロリムス
免疫抑制剤。T細胞活性化に重要なNuclear factor of activated cellの活性化を抑える。サイトカインの産生を抑制。
-
6. サラゾスルファピリジン、ブシラミン
MTX無効例には、選択されることが多い。T-cellやマクロファージからのサイトカイン産生を抑制し、抗体産生や滑膜増殖を抑制。
-
7. 生物学的製剤
DMARDを3ヶ月以上使用しても、コントロール不良の場合考慮される。
インフリキシマブはキメラ型抗TNFα抗体。既に有効性、関節破壊抑制効果が証明されている。
エタネルセプトは完全ヒト型可溶性TNFレセプターとして、TNFα及びTNFβに結合して、レセプターとの結合を阻害し、その生物活性を抑制する。有効性が証明されている。
アダリムバブは完全ヒト型抗TNFαモノクロナール抗体の為、副作用が少ないと考えられている。-
- ※1
- アバタセプト(CTLA4-Ig融合蛋白)はこのT細胞のCD28を介して抑制します。
アタシセプトもRAに対し、治療を行っています。
B細胞に対してリツキシマブ(抗CD20抗体)、エプラツズマブなどが治験中です。
-
- ※2
- デノスバムは抗RANKL抗体です。現在は臨床効果を診ています。
-
- ※3
- これを抑えるのが、トリシズマブです。
-
-
8. 外科療法
既に、破壊を生じた関節に対し現在でも手術は必要であり、成績もよくなってきている。
-
9. 血漿交換
患者の血漿中のサイトカイン(RF、TNFα、IL-6、immune complex)を取り除く治療。
-
10. 白血球除去治療
活性化された白血球が病態を悪化しているので、それを除去しようとする治療。
逆流性食道炎
逆流性食道炎とは(狭義の)
逆流性食道炎とは、胃液、十二指腸潰瘍の食道内への逆流により、食道粘膜に障害を発生させ、「逆流症状」を引き起こしたもの。食道内への逆流は健常人においてもしばしば起こるものである。たとえば妊婦、体位、体型(肥満)、喫煙による、食事による(脂肪、アルコール)ものなどの影響がある。ではなぜ食道炎が起きる人と起こらない人がいるのか?
いずれにしても、低LESと低acidclearaceが発症の大きな引き金になっている。
解剖学的な要素
食道には括約筋がない。食道は食道裂孔というところで横隔膜からきている横隔膜食道筋膜で胸部食道と腹部食道に分かれている。
食道粘膜は扁平上皮粘膜であり、酸にたいしては他の消化管に比べ、もっとも弱い。
括約機構は、
1. 横隔膜食道裂孔の右脚の作用-左、下方への牽引
2. His角-食道と胃底部でつくりだす角度(逆流防止弁となる)ならびに胃粘膜自身も弱い弁として働く。
3. 下部食道の構造について-消化管は内輪外縦の構造であるが、胃には特別な斜走筋の構造がみられる。(これらの胃の筋の構造をHeivetius collarという)
以上の構造が括約機構として存在すると考えられLES(loweresohagealsphincter)といわれるものに作用する。
生理学的な要素
始め食道内圧の研究から、腹部食道に一致して高圧帯があることがわかった。これは胸腔内圧より、腹圧が高いことに起因している。腹部食道が長いとこの高圧帯が長いため、逆流が起きにくいことがわかった。
LESは嚥下や食道体部の蠕動運動の影響を受けないLES静止圧(健常者では12-25mmHg)があるが、この圧は嚥下や胃の蠕動運動に伴いLESが弛緩をして下がり、食道を胃に排泄する。これを「嚥下と関係のあるLES弛緩」とする。これは、弛緩しているとき食道の蠕動波があること、弛緩している時間約5秒と短いため、逆流しにくい。
-嚥下と無関係なLESの弛緩 transient LES relaxion 一過性LES弛緩(以下TLESR)
もし食道内に異物内物が逆流した場合は、食道内に蠕動波が起こり、積極的に胃内へ排出されることになっている。しかし、TLESRの場合は蠕動波の決如が起こり、逆流物への胃への排泄が遅れる。(PH低下)
胃の発展も迷走神経を介しTLESRを引き起こすとされている。(食事との関係)
TLESRが起こると健常者の35%、逆流者の65%に逆流が起こると観察された。
-これが病的逆流の原因か?
他の要素(LES減圧に作用するもの)
LES圧を減少させるのは、胃内圧ばかりでなく、胃の(縦走)筋の緊張にもよるところが大きい。
(胃壁の緊張は括約機構を弱め、胃壁圧とLES圧が等しくなった時、括約筋が開くようになっている。)
逆流が起きたとき胃酸の中の塩酸による食道炎を起こし、タンパク質を変性させ、pepsinを活性化させ粘膜を自己消化に導く。もしこれに十二指腸の逆流が加わった場合、胆汁、膵液などが加わり、今度はアルカリ性の食道炎を起こすこととなる。胆汁は食道壁のH+の浸透性を増し、胃酸による被害を増大させる。
神経学的な要素
嘔吐を来たす疾患、コリン作動性神経障害
ホルモン的な要素
gastrin欠乏、secretin、CCK、ニコチン、PGA、E1、E2
ただし、食道内圧検査だけでは、逆流性食道炎の診断の根拠とはならない。(診断のころで述べる。)
AcidClearance(24時間食道内Ph測定法)。
食道炎は、食道の働きをにぶくし、Clearanceを悪くする。
ph-probeを食道内にいれ、内因性の胃酸をはかるか、または胃内に0.1Nの塩酸を入れて測定する。24時間phモニターは何度逆流が起きたか、どのくらい酸が存在していたか(時間)、酸の存在時に症状が起きたか、などを調べる。(ClearanceTime 5分<は、食道炎をかなり引き起こすことが知られている。)
ほかにも、一日のうちPh4以下の時間を合計したり、どこまで逆流するか(高さ)などのデータをとっていた。これは術後のフォローアップとしても使える。
Bernstein test-0.1NのHclを食道内に入れ、症状の再現性をみる。(50mlを10分で注入する)
鑑別診断
Charasia,Acharasia,Candidiasis,drug,injury,cancer,Eo E(Eosinophic Esophagitis)
治療
1. 満腹にしないこと。脂肪はLESを下げる。アルコール、チョコレートもさける。肥満禁止。
2. 食後すぐに横にならないこと、喫煙禁止。
3. antiH2recepter antagonist,PPI(酸による悪循環を断ち、Clearanceを改善する。)
4. 手術
Nissen fundoplication(Partial )にて97.5%の改善率
狭窄、及びそれに伴う抹消の拡張などの後遺症もある。
糖尿病
現在日本では、糖尿病患者が増え続けており、これからも増えるものと思われます。
日本の糖尿病患者数
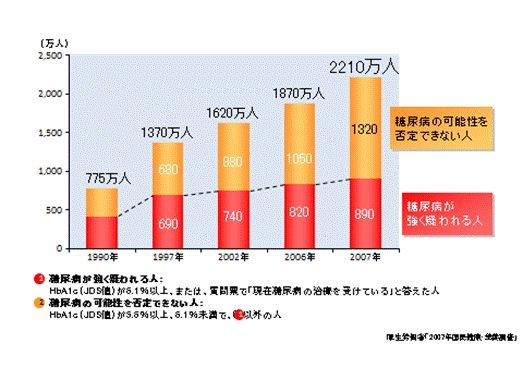
CGMと言う検査ができる今、2型糖尿病で見られる血糖異常は、空腹時血糖(FGP)、食後血糖(PPG)、MAGEで評価される血糖変動の3要素です。
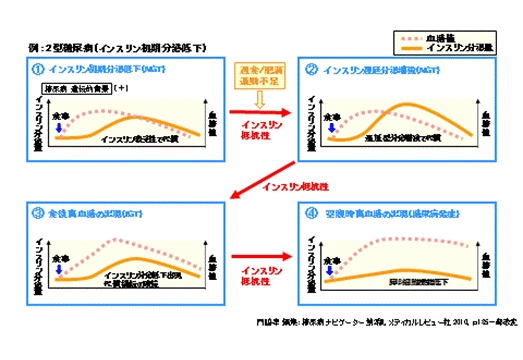
主に日本人の2型糖尿病の発症パターンは
①インスリンの初期分泌低下を感受性の亢進で代償していたものが、
②感受性が低下してきて、それを分泌増強で代償するようになり、
③β細胞の疲弊が起こり、
④とうとうインスリン分泌低下を来たしたという風に発症してきます。
インスリン分泌障害パターン
ACCORD、ADVANCE,VADTの各トライアルのデータがでてからは、今までの管理目標値が大きく変わることになった。強制的に血糖を下げることにより(強化治療群)、早期に低血糖を起こすこととなり、却って、データが悪化してしまったのである。(心筋梗塞や脳梗塞を起こす確率が2倍になってしまったのです。)そのため、総死亡は22%増加してしまった。
低血糖の影響
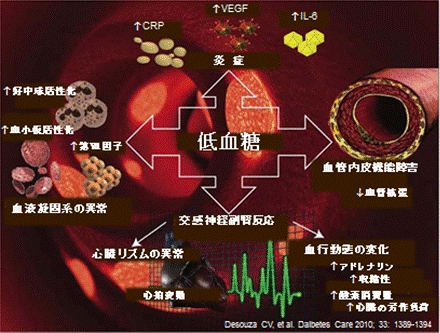
低血糖により拮抗ホルモンの分泌が増え、反跳性の高血糖(ソモジー効果)を来たす
1.交感神経が刺激され、不整脈や狭心症・心筋梗塞を誘発する
2.脳浮腫 痴呆の進行、認知機能の低下。(1.26倍増加)
3.血液凝固脳の亢進を来たす。
4.炎症を惹起し血管内皮障害を起こす。
従って糖尿病の治療は、低血糖、体重増加のない、薬物療法を目指す事が重要と考えられる。
糖尿病治療薬
医者は糖尿病に対してどのようなことを考え治療しているか、
糖尿病の何に気をつけて、薬を使っているかをまず知っておいてください。
糖尿病で気をつけているのは、平均血糖、食後血糖、そして空腹時血糖の3つです。この3つをコントロールすることで、患者さんのQOLを高めていこうとするものです。糖尿病薬はいくつかの大きいカテゴリーがあり、それぞれに薬の特徴的な作用を持っています。
では今までの糖尿病薬の作用をもう一度整理をしてみましょう。
SU剤:膵臓のβ細胞膜上のSU受容体に結合しインスリン分泌を促進する。
-
- グリペンラミド(オイグルコン)
- 作用時間12-24時間
-
- グリクラジド(グリミクロン)
- 作用時間12-24時間
-
- グルメピリド(アマリール)
- 作用時間12-24時間
-
- トリブタミド(ラスチノン)
- 作用時間6-12時間
これらの薬は平均血糖を下げる効果が強い。使うときの注意としては、
1. インスリン分泌が保たれていること。
2. インスリン抵抗性があまりないこと。
この中でグリミクロンだけは、心臓のSU受容体に作用しないと言われています。
グリニド系:速効型インスリン分泌促進薬、これもSU受容体に結合しインスリン分泌を促進するが服用後短時間の血糖を下げる。
-
- テナグリニド(ファスティック)
- 作用時間3時間
-
- ミチグリニド(グルファスト)
- 作用時間3時間
-
- レパグリニド(シェアポスト)
- 作用時間4時間
-
- トリブタミド(ラスチノン)
- 作用時間6-12時間
これらは、食後血糖を下げようとするときに使います。注意としては
1. 直前に投与すること
2. 腎障害のある患者では低血糖に注意
α-グルコシダーゼ阻害剤:消化管表面にある、糖のα-グルコシド結合を加水分解する酵素を阻害する。従って二糖類の分解ができずに吸収が遅れる
これらも食後血糖を下げようとするときに使います。
-
- 1. アカルボーズ(グルコバイ)
- 作用時間2-3時間
-
- 2. ボグリボース(ベイスン)
- 作用時間2-3時間
-
- 3. ミグリトール(セイブル)
- 作用時間1-3時間
特徴は、
1. 食後高血糖を下げる。
2. 単独では普通低血糖を起こさない。
3. 腹満などがおこる事がある。
BG剤:肝での糖新生を抑制する。他にも糖吸収抑制、インスリン感受性の改善、筋への糖の取り込み促進などがある。
ミトコンドリアのAMPKを活性化させるが最近では、胆汁酸の吸収を抑制し、それが小腸下部からの、インクレチンの分泌を促進するとも言われています。
-
- 1. メトホルミン(メトグルコ)
- 作用時間6-14時間
-
- 2. ブホルミン(ジベトス)
- 作用時間6-14時間
これらは平均血糖を下げるときに使います。特徴は
1. 肥満症例には特によいが、非肥満例にも効く
2. 乳酸アシドーシスを起こしやすい。
チアゾリジン:脂肪細胞の核内受容体型転写因子PPARγに結合し、グルコースの消費を促進させ脂肪細胞の分化を促進する。これが脂肪細胞を小型化し、TNFαを減少させ、アディポネクチンを増加させ、インスリン抵抗性を改善する。
チアゾリジン(アクトス)作用時間20時間
平均血糖を下げる時に使います。特徴は
1. インスリン抵抗性を改善する。
2. 水分貯蓄傾向がある。
3. 骨折のリスクと膀胱がんのリスクがある。
- PPAR-γは、peroxisome proliferator-activated receptor gamma(ペルオキシゾーム増殖促進受容体ガンマ、ペルオキシゾーム増殖薬活性化受容体 γ)のこと。特にPPAR-γ2は、脂肪細胞の分化のマスター遺伝子で、脂肪細胞や、マクロファージに発現している。
DPP-4阻害剤
小腸粘膜に局在する細胞からインクレチンというホルモンが分泌され、インスリンの分泌を促進する作用を持つ。
これがDPP-4により速やかに分解されてしまうので、これを阻害すれば血糖が下がるだろうという理論である。
インクレチンの作用は主に
1. 膵保護作用
2. 血糖依存性のインスリン分泌亢進
3. α細胞からのグルカゴン分泌抑制などです。
もともとインクレチンは、細胞調整機能を行っているホルモンである。インクレチン小腸上部のK細胞と下部のL細胞から分泌されます。(各々GIP、GLP-1と言います)
GLP-1はβ細胞のG蛋白共役受容体に結合して、C-AMP濃度を上昇させインスリン分泌を促進させる。また、β細胞のアポトーシスを抑制したり、増殖を促進するというデーターもあるなど主に血糖コントロールに関与していますが、他にGLP-1の膵外作用としては心筋細胞に働きC-AMPを上昇させ、NOの発生、陽性変力作用を示す。中枢神経には、神経保護作用や、学習促進能力、食欲抑制、消化管運動抑制などがあります。
GIPはむしろ胃酸分泌抑制、骨代謝促進、脂肪細胞に作用して糖の取り込み、LPL活性を高めて脂肪蓄積などに関与しているとされています。
-
- シタグリプチリン(ジャヌビア)
- 作用時間T 1/2 12時間
-
- リナグリプチン(トラゼンタ)
- 作用時間T 1/2 100時間
-
- アログリプチン(ネシーナ)
- 作用時間T 1/2 17時間
-
- ビルダグリプチン(エクア)
- 作用時間T 1/2 2時間
-
- アナグリプチン(スイニー)
- 作用時間T 1/2 3-5時間
-
- サキサグリプチン(オングリザ)
- 作用時間T 1/2 6.5時間
-
- テネグリプチン(テネリア)
- 作用時間T 1/2 20-24時間
-
- トレラグリプチン(ザファテック)
- 作用時間T 1/2 19時間
DPP4阻害剤は食後血糖を下げる時に使います。特徴は
1. 血糖依存的にインスリン分泌を促進
2. グルカゴン分泌を抑制する
3. 体重が増加しにくい
4. 腎機能障害に注意(トラゼンタは胆汁排泄なので使用可)
5. SU剤との併用で低血糖をおこすことがある
この薬は今までの薬にはない主な違う特徴が3つあります。
1. 生理的であること。もともとこのインクレチンは、細胞機能調節を行っているホルモンである。
2. SU剤はATP感受性カリウムチャンネルを使うので、SU剤に無効な場合有効なことがある。
3. グルコース濃度依存症であるので、食後高血糖を下げつつ低血糖になりにくい。
などの作用が知られている。以上のことから
食前・食後も高血統低下作用、低血糖の少ないこと
α細胞からのグルカゴンの分泌抑制をもって血糖を下げること
β細胞保護作用
高い安全性などがあり薬としてもコンプライアンスが高く低血糖が少ない特徴があります。
DPP-4というジャンルの薬が売り出されて、糖尿病で新しく解ったことがあります。膵臓ランゲルハンス島にはα細胞からグルカゴン、β細胞からはインスリン、γ細胞からソマトスタチンを分泌しています。
日本人はもともとβ細胞の量が少ないのだろうと言われていますが加齢とともに能力がさらに低下し、2型糖尿病では発症した時はすでに膵臓β細胞の能力の80%は低下していると言われています。
そこで今言われているのが、βcell Massという概念です。食事や生活環境が
Immunologic triggerとなって、徐々にβ細胞が破壊されていき、それに伴ってインスリンの分泌能力も徐々に低下してきます。残り20%を切るようになるとPre-diabetic,糖尿病予備軍となります。
食事をするとβ細胞からインスリンが分泌されますが、同時にα細胞からのグルカゴン分泌が抑制されます。
糖尿病では、その食後のグルカゴンの分泌低下があまりないことがわかってきました。
つまり食後の抗インスリン作用が継続します。インクレチンはα細胞に作用し、グルカゴン分泌を抑制しています。これも食後高血糖を抑制しているようです。
最後に、まだイベントの集計が少ないのですが、アメリカでは心イベントの低下を示すデーターが出てきています。これから期待できる薬だと思います。
最近、CGMという検査ができるようになり、HbA1cにも質のいいものと悪いものがあると考えられるようになりました。
今までのように、HbA1cを下げればすべて良しとするものではないように考えられるようになってきています。
大規模臨床試験では、いわゆる質の悪いHbA1cの方を強く下げた時、却って低血糖などが起き予後が良くなかったという結果が出てしましました。
この結果から、最近では下げすぎや、血圧や、コレステロールのコントロールするほうが良いとされてきています。
これからは、グリニドや、αグルコシターゼ阻害剤、DPP-4などが、見直されるようになると思います。
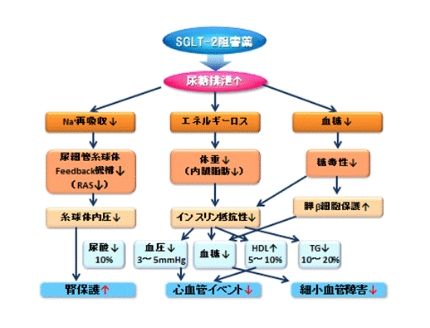
SGLT2阻害剤
これまでの糖尿病の薬とは違うアプローチで作用するので、大変興味があります。
血液は腎臓の糸球体でろ過され、原尿となります。
原尿の中には、水分、糖、塩分、アミノ酸などが出てきます。
これを、尿細管で必要なものを再吸収しています。
尿糖は、SGLT2が90%以上、SGLT1が残りを吸収しています。
SGLT2阻害剤はここで糖の再吸収をブロックして、糖をそのまま体外に排泄してしまいます。その為、血糖が下がります。(約1%のHbA1c降下作用があると言われている。)
しかし、SGLT2をブロックすると残ったSGLT1が働き、40%程度は吸収されると言われています。正常人では、血糖が約180mg/dl 以上になった時、尿糖が出てきますが、SGLT2阻害剤を投与した時には、血糖が37mg/dl でも出てきます。
SGLT1は主に腸にあり、グルコースや、ガラクトースを吸収しています。
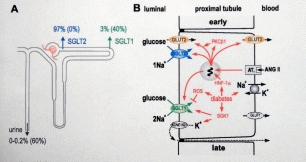
ブドウ糖毒性というのがあります。
ヘキソサミン経路が糖毒性を起こす経路と言われていますが、幾つか例を挙げます。
GIPは高血糖の時は、効果が落ちると言われています。
インクレチン関連薬もしかりです。
SGLT2も高血糖の時は多く発現し、尿糖の吸収も亢進していると言われています。
単純に血糖を下げるだけでも、糖毒性が改善されていきます。
大体1日でどの位糖が排泄されるかというと、(HbA1cが5)くらいの時は60g/day(HbA1cが8)くらいの時は144g/dayくらい排泄されるようです。これは経口接種カロリーとしては、160-500カロリー位となります。
| T1/2 | ||
| スーグラ | イプラグリフロジン | 11.7~14.9 |
| フォシーガ | ダパグリフロジン | 8~12 |
| ルセフィ | ルセオグリフロジン | 8~11.2 |
| デベルザ(アプルウェイ) | トホグリフロジン | 5.4 |
| カナグル | カナグリフロジン | 10.2~11.8 |
| ジャディアンス | エンパグリフロジン | 9.8~11.7 |
長所
- 1.今までの薬のようにインスリンの作用によらない血糖降下作用がある。
従ってインスリン抵抗性のある患者にも効果が上がる可能性がある。 - 2.食事療法がなかなか守れない人には、疑似食事療法ととらえられる。
- 3.低血糖を起こしにくい。
- 4.血糖が下がるため、脂肪が動員され、体重が落ちる。(6か月で3キロと言われている。)
- 5.脂質改善
- 6.Hyper filtrationが起こり、糸球体内圧を下げ、GFRを改善する可能性がある。
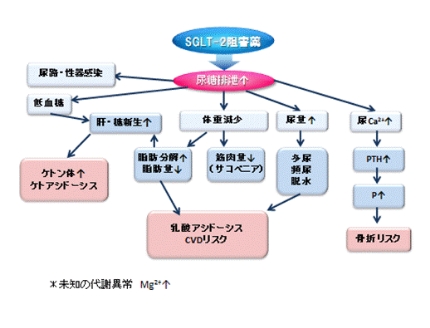
欠点
- 1.尿の浸透圧が上がり、利尿作用をきたす。――脱水
- 2.腎機能が悪いと、効果が少ない。
- 3.尿糖が増えるので、感染を起こす機会が増える。(尿路、性器)
- 4.脂肪動員されるため、ケトン体が増加する。
- 5.骨代謝マーカーがわずかに変動する。
- 6.サルコペニアの危険性。
SGLT2を投与すると体重減少するというDETAがあります。しかも内臓脂肪が減少しています。この原理は、血中glucose を脳が検知していて、低下を感知すると脳が脂肪を燃やしている為と言われています。
ラットにSGLT2 を投与しても、体重減少は見られません。投与されたラットは、より食事を増やすからです。従って、きちんと食事制限は守らなければいけません。現時点で最もこの薬が合うと思われるのは体重増加タイプ(メタボリックタイプ)の2型糖尿病で体重を減らすことによりメリットが大きく、また比較的若い方で脳梗塞・腎障害などの合併症も少なく、食事療法がやや不十分で、HbA1c7~8程度に効果を発揮するのではと考えています。
最近のSGLT2阻害剤のわだいてして、夜間低血糖発作の減少、血圧低下作用、HDL増加作用などが、いわれており、さらなる研究が待たれるところである。
- #SGLT Na/glucose co-transporter
- #GLUT facilitated glucose transporter 促進拡散型
- #SGLT1 とSGLT2 Na勾配を利用して輸送する。2個のNaと共役するSGLT1のほうが、SGLT2より140倍も濃縮力がある。但し2倍のNaを流入させる。
- Na+/K+-ATP ase
-
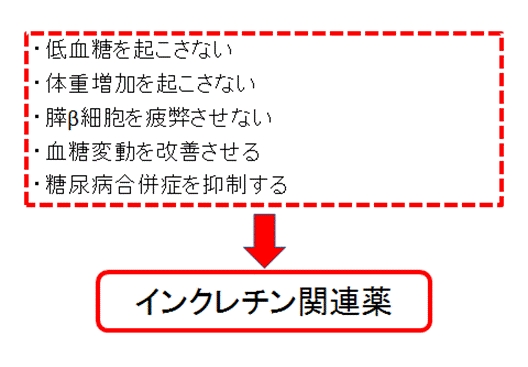
SGLT-2阻害薬のメリット
-
SGLT-2阻害薬のデメリット
糖尿病治療薬に望まれること
目標はHbA1c7%以下。食後2時間の血糖は、180以下
血糖依存性に作用するGLP-1は食後高血糖を抑制し、低血糖を起こさないとされます。
これがDDP-4阻害剤が期待されるようになった理由です。
GLP-1は心筋保護作用もあるようです。脳に作用し、脳保護作用、食欲抑制、胃排泄抑制、インスリン合成亢進、β細胞のアポトーシス抑制、グルカゴン分泌抑制など色々な作用が見つかっています。
-
GLP-1の作用
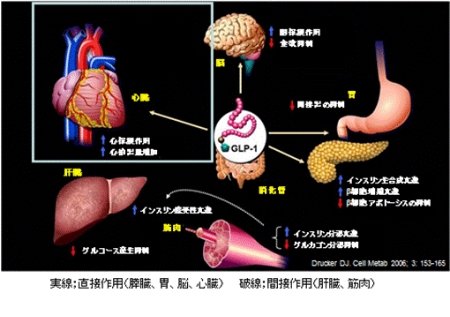
-
病態にあわせた経口血糖降下薬の選択
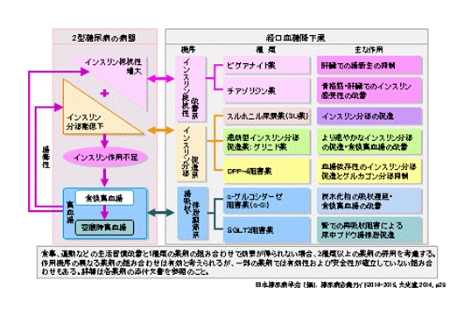
DPP-4阻害剤のパートナー
食事、運動などの生活習慣改善と1種類の薬剤の組み合わせで効果が得られない場合、2種類以上の薬剤の併用を考慮する。作用機序の異なる薬剤の組み合わせは有効と考えられるが、一部の薬剤では有効性および安全性が確立していない組み合わせもある。詳細は各薬剤の添付文書を参照のこと。
インスリン抵抗性があると考えられる場合は、BG、チアゾリジンを
インスリン分泌促進系としてはDPP-4阻害剤、SU、速効型インスリン分泌促進薬を
食後高血糖に対しては、αGI、速効型インスリン分泌型がよいと思われる。
現在、色々な糖尿病薬がありますが、今話題のDPP-4阻害剤からみたパートナー薬としては、どれが良いのでしょうか。
- DPP-4阻害剤+αGI
食後血糖を下げ、低血糖になりにくいGood!αGIによるGLP-1分泌亢進もいわれている。 - DPP-4阻害剤+グリニド
SUよりは良いのですがやはり血糖曲線を平行移動させるので、低血糖の可能性は否定できない。 - DPP-4阻害剤+SU
血糖は下げるが、MAGEは増大する。幅が大きくなり、低血糖を起こす。インスリン抵抗性が増大している人には向かない。 - DPP-4阻害剤+BG
現在は最もエビデンスのある組み合わせです。BGで血糖値を下げ、DPP-4で食後高血糖を改善するといわれています。メトホルミンには、インクレチン作用もあると言われております。 - DPP-4阻害剤+TZD
メタボリック症候群にはとても良いとされています。 - DPP-4阻害剤+SGLT2阻害剤
早朝血糖値をDPP-4阻害剤で安定させ、食後高血糖をSGLT2阻害剤で低下させるという考え方で使用を勧められる。 - DPP-4阻害剤+インスリン
時効型インスリンを使うとMAGEは低下すると言われています。
高齢者の糖尿病コントロール
60歳を超えると5~6人に一人が糖尿病であると言われています。
世界の人口の12分の一は糖尿病と言われています。
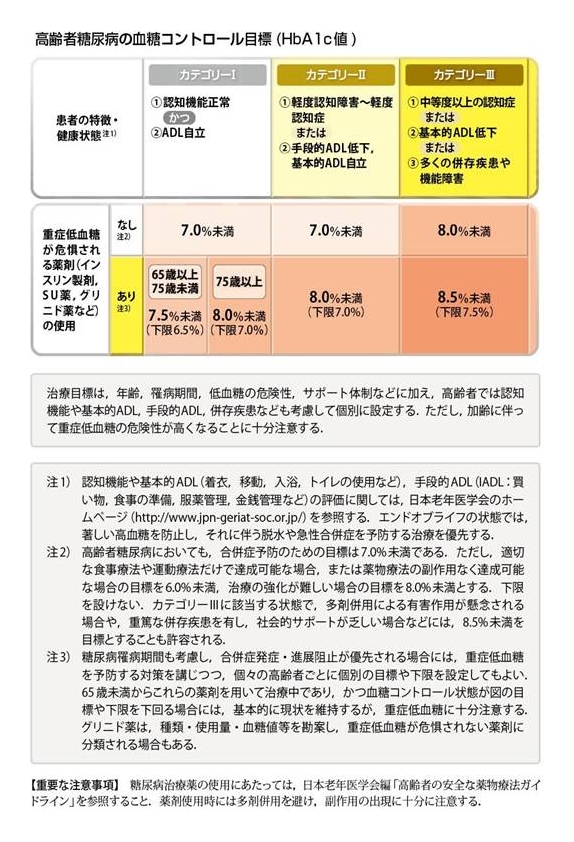
昨年、高齢者糖尿病患者の血糖コントロール目標が日本糖尿病学会より発表されました。
その中で基本となる、高齢者の評価についてお話をしたいと思います。
なぜ高齢者は今迄の血糖コントロール目標ではなく別枠でくくられる事になったのか?ということですが、高齢者の多様性にあります。
高齢者糖尿病者では老化のため、ADL低下、サルコペニア、フレイル、認知機能低下、などが加わり、血糖コントロールが難しくなります、また低血糖を起こしやすくなり、合併症も予後に大きく作用するようになります。また意欲の低下、生活習慣を変えられないなどがあります。
さらに高齢者は一人ひとりADLの程度、フレイル度合、認知機能低下度合、転倒及び骨折リスク、重症低血糖リスク、既存疾患の種類とその重症度、などが異なっているため、個々に程度に合わせ、血糖のコントロール目標を設定するべきとなりました。
従って高齢者を今までの血糖コントロール目標を用いて、治療することは妥当ではないということになりました。
次に高齢者糖尿病の血糖コントロール目標の票を見てください。
認知機能が正常で、ADLが自立していれば【カテゴリーⅠ】
軽度認知症があり、手段的ADLが低下していれば、【カテゴリーⅡ】
中等度認知症化、基本的ADL低下していれば、【カテゴリーⅢ(臓器障害あるものも入る)】
としています。
さらに使用している薬によって、目標の設定を二段階に分けています。
ここで重症低血糖を起こす薬剤としては、インスリン製剤、SU剤、グリニド薬などがあげられています。
さて、高齢者の 特徴について、お話していきましょう。
高齢者になると
高齢者になると、インスリン分泌とインスリン感受性の両方が低下してきます。
高齢者になると、動脈硬化が進み、心筋梗塞や、脳卒中、認知症、CKD,を起こしてきます。
高齢者になると、ADL(Activities of Daily Living)が低下し、筋量が低下、転倒骨折が起こりやすくなります。
高齢者になると、癌や、糖尿病の合併症など多病の方が多くなります。
さらにこれらが、罹病期間、体力などが、高齢者は個人差が大きいものなのです。
糖尿病があると周辺症状が多くなるのですが、HbA1cが7以上で急に多くなります。
アルツハイマーの発症は1.5倍、脳血管障害は2倍と言われている。さらにHbA1cが8.2%以上では有意に認知症が多くなるという統計があります。しかし、逆に血糖をコントロールすると、認知症の発症を抑えられるというDATAもないのが事実です。
糖尿病を治療することにより何年か先の合併症が発症・悪化するかもしれないという「‘将来の危険性の低下」を期待できますが、その一方で治療を強化することにより‘「現在のQOLの低下」というマイナスの影響が生じ得ます。そのバランスを判断する必要があります。
今はHbA1c が低いほうが合併症の発生が低いと言われていますが、HbA1cが低い群に脳卒中、転倒、骨折、重症低血糖の発症が多くなってしまう事実があります。重症低血糖は、認知機能を障害するとともに心血管イベントのリスクともなり得ます。
ナーシングホームでの死亡率を調べたところ、HbA1c8~9%のところが最も低かったというデーターがあります。(生存曲線のJカーブ)
高齢者糖尿病治療の目標は何等かの指標を用いて、高齢者糖尿病者を分類して治療する必要があるということですので、そこで患者の特徴や健康状態、とくに認知機能やADL(Activities of Daily Living)多臓器障害の評価に基づいて、個別に治療目標を設定することになりました。
高齢者症候群とは?
では、高齢者とは?老化とはなにか?
今、健康保険でも基本的な日常生活能力、認知機能、意欲などを評価すると、病院総合評価加算もできるようになっている。評価の必要性を認められているということです。
加齢とは年齢が増してゆくこと、では老化とは?生理的機能の不可逆的減退である。
この過程が個人個人様々な方向で、様々なスピードで進行していきます。早い人もいれば、ゆっくり進む人もいます。
高齢者の三角形
-
1. 認知症と神経症
・鬱 ・戸惑い ・物忘れ ・妄想 ・幻覚 ・頑固 ・ボーとする ・イライラ ・不眠 ・凝り
MMSE10点未満で障害がふえる。15点で病院を受診するレベルである。
-
2. 歩行、パーキンソン症候群
・つまずき ・フレイル ・転倒 ・チョコチョコ歩き ・杖なし歩行5m未満で障害が増える
椅子から尻が上がらなければ、廃用性萎縮である
-
3. 自律神経と睡眠
・頻尿(神経因性膀胱)・便秘 ・大人の寝言 ・いびき ・過眠
サルコペニア
加齢とともに筋肉量が低下し、機能が低下した状態。(サルコ=筋肉 ぺニア=減る)
一応、一次性、二次性、疾患に伴う、栄養に関するものなどがあるとされる。
骨格筋の再生能力の低下。運動ニューロンの損失。オートファジイの加齢による異常。GH,IGF-1などのホルモン低下、栄養障害などが原因とされている。
筋肉量が減少すると、転倒や要介護、合併症、死亡のリスクが高まる。
60歳以上の8-40%とされている。
加齢に加え低活動、低栄養、疾患が、原因である。
筋肉量と筋機能,身体パフォーマンスから評価される。
- 1. 筋肉量=下腿周囲長(♂34cm未満、♀32cm未満)、BMI18.5未満、生体電気インピーダンス法(BIA)
二重エネルギーX線吸収測定法(DXA法)♂7.0kg/㎡ ♀5.4kg/㎡以下 - 2. 筋力=握力(♂26kg未満、♀18kg未満)
- 3. 身体機能=歩行速度(0.8m/sec)
最近ではサルコペニアと肥満が重なるサルコペニア肥満が問題になっている。
筋肉のため、良質の蛋白摂取と運動が良い。
フレイル(frailty)
加齢とともに心身の活力(運動機能や認知機能等)が低下し、複数の慢性疾患の併存などの影響もあり、生活機能が障害され、心身の脆弱性が出現した状態とされています。
身体的障害や死亡に対する脆弱性が高くなる。筋力、持久力、生理機能の減衰。
評価
- 1. 体重減少(年間4-5kgまたは5%以上)
- 2. 疲労感
- 3. 筋力低下
- 4. 移動能力低下
- 5. 活動レベルの低下
のうち3つ以上で該当する。
サルコペニアとフレイルは概念が一部重複している。
共通しているのは、筋力低下と移動能力低下。違いは筋肉量の測定。
予防としては、サルコペニア予防と持病のコントロール、感染予防などである。
ヘイフリックの限界
体を構成している細胞は限られた回数しか分裂できません、(ヘイフリックの限界)
人ではおよそ50回と言われています。
染色体末端にあるテロメアは細胞分裂ごとに短くなっていき、限界まで来ると増殖しなくなり、老化します。
さらに活性酸素による酸化、糖化蛋白質による細胞障害などが細胞の老化を引き起こすとされています。
高齢者の全体像の評価例
簡易総合機能評価(長寿チェックリスト20)
-
- ・名前 ID 年齢 評価日( 月 日)
-
- ・ADL低下の有無
- あり なし
-
- ・物忘れの有無
- あり なし
-
- ・うつ症状の有無
- あり なし
-
- ・意欲低下の有無
- あり なし
-
- ・転倒リスクの有無
- あり なし
-
- ・嚥下障害の有無
- あり なし
-
- ・排泄障害リスクの有無
- あり なし
-
- ・難聴の有無
- あり なし
-
- ・5種類以上の服薬の有無
- あり なし
-
- ・週に2回以上の外出の有無
- あり なし
-
- ・要介護状態になった場合、介護者の有無
- あり なし
-
- ・介護支援専門員の有無
- あり なし
-
- ・介護サービスの利用の有無
- あり なし
-
- ・経済的な問題の有無
- あり なし
-
- ・食事形態
- あり なし
-
- ・3か月以内の体重減少の有無
- あり なし
-
- ・居住環境
- あり なし
-
- ・自宅 施設 その他
-
- ・自立又は要介護認定区分
- あり なし
-
- ・要支援・要介護
-
- ・身長cm 体重kg BMI
-
- ・その他の課題
-
- ・患者又は家族への結果説明の有無
- あり なし
のうち3つ以上で該当する。
認知症の物差しMMSE
30-24点正常、23-20点軽度、20-10点中等度(ある程度の監督)10-0点高度
| 設問 | 質問内容 | 回答欄 | 得点 (30点満点) |
| 設問1 (5点) |
今年は何年ですか? | (0~1点) | |
| 今の季節は何ですか? | (0~1点) | ||
| 今日は何曜日ですか? | (0~2点) | ||
| 今日は何月何日ですか? | (0~1点) | ||
| 設問2 (5点) |
この病院の名前は何ですか? | (0~1点) | |
| ここは何県ですか? | (0~1点) | ||
| ここは何市ですか? | (0~1点) | ||
| ここは何階ですか | (0~1点) | ||
| ここは何地方ですか? | (0~1点) | ||
| 設問3 (3点) |
物品名3個(桜、猫、電車) | (0~3点) | |
| 設問4 (5点) |
100から順に7を引く(5回まで) | (0~5点) | |
| 設問5 (3点) |
設問3で提示した物品名を再度復唱させる | (0~3点) | |
| 設問6 (2点) |
(時計を見せながら)これは何ですか? | (0~1点) | |
| (鉛筆を見せながら)これは何ですか? | (0~1点) | ||
| 設問7 (1点) |
次の文章を繰り返す「みんなで、力を合わせて綱を引きます」 | (0~3点) | |
| 設問8 (3点) |
(3段階の命令)「右手にこの紙を持ってください」 | (0~1点) | |
| 「それを半分に折りたたんで下さい」 | (0~1点) | ||
| 「それを私に渡してください」 | (0~1点) | ||
| 設問9 (1点) |
(次の文章を読んで、その指示に従って下さい)「右手をあげなさい」 | (0~1点) | |
| 設問10 (1点) |
(何か文章を書いて下さい) | (0~1点) | |
| 設問11 (1点) |
(次の図形を書いて下さい) |
(0~1点) |
認知症の薬
1. コリン系の薬
・アリセプト ・レミニール ・リバスタッチパッチ
2. グルタミン酸系の薬
・メマリー
ADLはとても重要な概念であり、ADLとは移動、排泄更衣洗面などの日常生活動作のことを言います。
ADLが自立しているという場合、普通は介護を必要としない状態であると考えることができます。
今回ADLを手段的ADLと基本的ADLに分けている。
基本的ADLとは日常生活活動を示し(移動、階段昇降、入浴、トイレの使用、食事、着衣、排泄など)、手段的ADLとはより複雑な活動を意味するとしている(買い物、食事の準備、服薬管理、金銭管理、交通機関を使っての外出など)。
老年医学会では、基本的ADLの質問はBarthel Index、Katz Index、DASC-21などをあげている。
手段的ADLの質問は、Lawtonの尺度、老研式活動能力指標、DASC-21などをあげている。
- 1.Barthel Index:整容、食事、排便、排尿、トイレの使用、起居移乗、移動、更衣、階段、入浴の10項目からなる。20点満点で採点する方法と100点満点で採点する方法とがある
- 2.Katz Index:入浴、更衣、トイレの使用、移動、排尿・排便、食事の6つの領域 のADLに関して自立・介助の関係より、AからGまでの7段階 の自立指標という総合判定を行う。
- 3.DASC-21:認知症のスクリーニングのための21の質問の中に、基本的ADLの入浴、更衣、排泄、整容、食事、移動が含まれている。
- 4.Lawtonの尺度:電話をする能力、買い物、食事の準備、家事、洗濯、移動の形式、服薬管理、金銭管理の項目からなる。
- 5.老研式活動能力指標:手段的ADL(交通機関を使っての外出、買い物、食事の準備、請求書の支払いなど)、知的能動性(書類を書く、新聞を読む、本・雑誌を読むなど)、社会的役割(友人への訪問、家族や友人からの相談、病人のお見舞いなど)の13項目からなる。
うつ病
うつ病は脳の神経細胞が減少し神経伝達物質が一時的に欠乏したことにより生じます。
つまりは脳の神経伝達物質の機能障害であるというのが一般的な考えです。
脳の神経伝達物質をコントロールする薬によって治療をする。
うつ病が誤解をうけるのが認知の障害を受けるためです。
脳の機能障害により、自分自身の心身の状態を正確に把握できない。
医師に正確な症状を伝えられない。正確な診断に至らない。
脳内にはセロトニン、ノルアドレナリン、ドパミン、などの神経伝達物質があります。
これらが情報を伝達し、心身のバランスを保ちます。
セロトニン神経系の活動が低下すると(衝動性、過敏症、こだわり、緊張)などが強く現れます。気分の落ち込みが激しく、不安、パニック、恐怖、脅迫観念が強くなります。音や光、痛みにも敏感になります。
ノルアドレナリン神経系の活動が低下すると、(無気力、おっくう、過眠、または不眠)が現れます。覚醒レベルが下が注意力の低下、集中困難、記憶力減退、体内時計の乱れ、ドパミン神経系の活動低下で(意欲、精力、快感、運動の障害)が現れます。意欲減退、無感動などそのほかの海馬の萎縮、前頭前野の機能低下(血流障害)などが知られています。
医師はよく精神安定剤をだします。これは症状を改善するのですが、あくまで対処療法で、病気をよくするものではありません。
うつ病の4つの症状
- 1.認知障害
- 2.気分の変調
- 3.運動機能障害
- 4.生体リズムの障害
これらを医師が知り、患者に当てはめ、診察すると相手の症状が見えてくる。
セロトニンの不足であるならば、セロトニンの再取り込みを阻害すれば良いのではないかと考えて作られたのがSSRIセロトニンとノルアドレナリンの二つの機能を高めたSNRI
大体2週間以内には症状の改善があるはずで、3週間以上たっても変化がない場合もう一度診断しなおしています。
薬には必ずと言っていいほど副作用があります。
その副作用をよく知って処方するのが、良い医者ではないでしょうか。
高中性脂肪血症
中性脂肪とは
本来中性脂肪の役割は、人の体のエネルギー源であるブドウ糖が不足した場合に、それを補うためのエネルギー源となることです。従って体内に取り込んだエネルギーが余っている場合、肝臓で中性脂肪に合成されて、皮下脂肪として体内に蓄えられます。
体にとって必要な中性脂肪なのですが、肝臓で増えすぎると脂肪肝になりますし、皮下脂肪が増え続けると肥満になるのです。
しかし大人になってからの肥満の場合は、通常は脂肪細胞の数は増えないのですが、乳児期と思春期の2回、成長期に中性脂肪が増えてしまうと、脂肪細胞が数を増やす場合がおきます。その脂肪細胞の数が増えればもちろん、脂肪量も増えます。脂肪細胞数が増えてしまった場合肥満を解消するのは難しくなります。
中性脂肪と病気
摂取しすぎて余った糖質を材料にして、肝臓では中性脂肪を作ります。その後、肝臓の中で合成された中性脂肪は血液中に放出されます。こうして血液中の中性脂肪が増え、そして脂肪細胞の中に蓄積されます。
さらに放出しきれなかった中性脂肪は肝臓に残って、脂肪肝になるのです。脂肪肝があるという場合はすでにかなりの中性脂肪が体内にあると考えるべきしょう。
脂肪細胞が元に戻ろうとするときには、脂肪細胞に蓄えられた脂肪は加水分解され、脂肪酸とグリセロールとなって血中に放出される。そしてトリグリセライドになるのですが、この脂肪動員の引き金になるのは、アドレナリンやノルアドレナリンなどの、カテコールアミンとよばれるホルモンです。
中性脂肪が高いと生活習慣病すなわち高血圧、糖尿病などが発症する原因となりますが、すべての脂肪が体に悪いというわけではありません。イワシやサバなどの青魚には、EPAやDHAがふくまれています。EPAとDHAは、「オメガ-3脂肪酸」とも呼ばれていますが、これらの脂肪を摂取することで、悪玉コレステロールと中性脂肪を減らすことがわかっています。n-3(オメガ3)はn-6に比べて生理活性が低いのでn-6のブレーキのような役目をしています。n-3(オメガ3)系必須脂肪酸のうちEPAは主に血管の健康維持に働く栄養素ですが、EPAは脳内に入りDPAになり、DHAになります。DHAは主に脳の健康に重要な働きをする栄養素です。DHAが不足すると、脳内セロトニンが減少したり、うつ病や、アルツハイマー型痴呆とも関係していると言われています。
体内に必要な栄養素をバランスよく摂ることが大切です。
飲酒と中性脂肪
アルコールはカロリーも高く、また、小腸などからそのまま吸収されます。アルコールのカロリーを見てみると、缶ビール(1本)350kcal、赤ワイン(180ml)131kcal、日本酒(1合)119kcal、ウイスキー(32ml/シングル)69kcalと高カロリーです。だいたいビールで0.6cal/L、酒は1calくらいと覚えておきます。まずカロリーが高いのでアルコールで中性脂肪が増えるのですが、アルコールと一緒につい高カロリーなおつまみを食べてしまうのも中性脂肪が増えてしまう理由の一つです。
アルコールを摂取すると、肝臓で中性脂肪が合成されるのですが、その中性脂肪の合成のピークはアルコールを摂取してから12時間後です。さらに中性脂肪が肝臓から運び去られるのには12時間かかります。毎日アルコールを摂取していると、肝臓が中性脂肪を処理しきれなくなり、中性脂肪が肝臓にたまってしまします。アルコールは、主に肝細胞のミトコンドリア内に局在するアルコール脱水素酵素(ADH<alcoholdehydrogenase)により、代謝され、肝毒性の強いアセトアルデヒド(Acetaldehyde)に分解されます。
脂質異常症
高齢者症候群とは?
- 1.高LDLコレステロール血症(140mg/dl以上):(新しく120-139を境界域とした。)
- 2.低HDLコレステロール血症(40mg/dl未満)
- 3.高トリグリセライド血症(150mg/dl以上)
に分かれています。
高中性脂肪血症と冠動脈疾患発生率には正の相関がありますが、中性脂肪単独ではなく、レムナントリポ蛋白の増加、smalldenseLDLの存在、低HDLコレステロール血症などのマルチプルリスクファクターが絡んでくるので、話が複雑に感じるのだと思います。冠動脈疾患を解析すると血清総コレステロールやHDLコレステロールで調整するとトリグリセライドが独立したリスクにならない場合が多く出てきてしまうのも事実です。しかし重要なファクターであることには変わりはないので、今は、管理目標値とされています。
リポ蛋白をもう一度整理してみましょう。
比重によって分けられています。
| カイミクロン | トリグリセライドが80%を占めています。食事で摂取した脂質を遊離脂肪酸の形で抹消に供給。 |
| VLDL | トリグリセライドが50%以上占めています。肝で合成された中性脂肪を運ぶ。 |
| VLDLレムナント(IDL) | VLDLとLDLの間にわずかに存在する。(レムナントとは、小型化された中間代謝物のこと。) |
| LDL | コレステロールが40%を占めるようになる。コレステロールを抹消に供給する。 |
| HDL | アポ蛋白が50%を占めるようになる。抹消から過剰なコレステロールを回収し再分配。 |
脂肪代謝経路
・腸管内
トリアシルグリセロール・・・胆汁酸や酵素で分解され小腸で吸収される。
・リンパ管
カイミクロン・・・小腸細胞内でカイミクロンに組み込まれる。
・血液中
カイミクロンとVLDL・・・カイミクロン表面にアポC-Ⅱなどがあります。
LPL(リポプロテインリパーゼ)血管壁に存在し、C-Ⅱで活性化されます。
・遊離脂肪酸
カイミクロン内のトリグリセライドが分解しFFAを放出する。FFAは細胞内でエネルギーとなる。
レムナントまで分解されると肝臓に取り込まれる。注1
体脂肪
体熱
LPLについて
LPLはインスリンにより動員され血管壁にくっついて存在しています。血液を流れてきたカイミクロン、VLDLなどと接触したとき、VLDLのレセプター(APOCⅡ)にくっついて、分解していくのですが、ヘパリンを静注するとこのLPLがはずれます。これを採血して検査をするのですが、高度の高中性脂肪血症の方で、このLPLを調べると量が少ない場合と活性が低い場合があります。(血清LPL massは正常で200~400くらい。activityは5~19くらいとされています。)
最近では、重症高中性脂肪症の方のLPL遺伝子解析が進んでいます。
多彩な異変が発見されていますが、特に最近ApoA Vという遺伝子が注目されています。
マウスの実験や、人での分析などこれから注目されていくものと思っています。
食事によって摂取された、外因性脂肪は、カイミクロンです。肝臓で産生された内因性の脂肪はVLDL(超低比重リポ蛋白)と思ってください。
インスリン抵抗性が改善するとLPL活性が増加しVLDL、smalldenseLDL、レムナントリポ蛋白が減り、HDLが増加します。
治療は、運動・食事指導・アルコール抑制・そして薬物療法です。
薬物療法
1. フィブラート系薬剤(ベザフィブラート、フェノフィブラート)
核内受容体PPAR-αに作用して活性化して、
- 1.脂肪酸のβ酸化亢進・・・代謝促進
- 2.肝のTG産生抑制
- 3.LPL生成増加 活性亢進・・・TGをFFAに
- 4.アポC-Ⅲ生成減少
- 5.TG分解亢進
- 6.VLDLからLDLの転化亢進
- 7.HDL増加(6%上昇すると言われている)
フェノフィブラートはベザフィブラートより半減期が長いこと、尿酸低下作用を持つ。
2. EPA系薬剤
- 1.肝でのVLDL合成抑制
- 2.TG値低下
などがあります。
B型肝炎
B型肝炎について
B型肝炎はウイルスのGenotypeによって、A.B.Cに分類されますが、
Aは欧米に多く日本では、B型と、C型がほとんどです。
日本にある、B,C型の慢性化したものは(免疫不全の人以外は)ほぼ小児期(3歳以下)に感染を起こしたものです。
それに比べ、A型はすべて年齢で一部(約10%)が慢性化します。
最近日本では今までに見られなかったGenotypeAのB型肝炎がみられるようになりました。
今まではB型肝炎は血液でしか移らないと言われてきて、その為日常生活では、移らないと言われてきましたが、急性B型肝炎は涙、汗、唾液からも感染を起こす事がわかってきました。ですから父子感染や経路の分からない感染があり得るのです。
また慢性B型肝炎が治ったとされるセロコンバージョン(seroconversion)が起こった後に免疫抑制剤や抗癌剤を使い再発をするdenovo肝炎が知られるようになりました。
日本以外のほとんどの先進国では、ワクチンを使いB型肝炎の発生がとても少なくなりました。
B型肝炎は、「誰でもかかる可能性がありますが、VPD(ワクチンで防げる病気)」であり、ワクチンによる予防が重要です。
日本でも一日も早く幼児期のワクチン接種が、定期接種になることを望みます(ユニバーサルワクチネーション)
⇒(現在平成28年10月1日よりB型肝炎は定期接種になりました)
便秘症
便秘の患者数
便秘自体を訴えてくる患者数としては一日一人位と思うが、便秘の患者はとても多いと思われます。毎日排便がないものを便秘とするものから、三日に一度、五日に一度以上、など様々です。
消化器病学会では、排便困難や腹部膨満感など症状を伴う便通異常=「便秘症」としています。
重症度
定義はないと思います。かなり自覚症状が決め手になると思います。
便秘患者の指導
昔から、
- 1.水分を十分にとること
- 2.野菜の繊維を取ること
- 3.適度な運動
と言われています。
他によく耳にするのは、充分な排便時間、人により脂肪を取ると下痢をする人、牛乳やアルコールで排便の起こる人がいます。
薬物療法
原因によって、治療方針が変わります。
- 1.器質性便秘(通過障害)
- 2.機能性便秘
a) 弛緩性便秘 b)痙攣性便秘 c)直腸型便秘
又、便秘をきたす、基礎疾患を見逃さないようにすることも大事と思います。
基礎疾患例
| 内分泌疾患 | 甲状腺機能低下症、褐色細胞腫、下垂体機能低下症、副甲状腺機能亢進症 |
| 代謝性疾患 | 糖尿病、アミロイドーシス、尿毒症 |
| 中毒性疾患 | 鉛中毒、ヒ素中毒 |
| 神経疾患 | パーキンソン病、脳血管障害、脳腫瘍、多発性硬化症 |
| 膠原病 | 強皮症 |
| 薬剤 | 抗コリン薬、三環系抗うつ薬、Ca拮抗薬 |
| 肛門疾患 | 痔疾患、肛門周囲膿瘍 |
下剤には、浸透性下剤(カマ、アミティーザ)と、膨張性下剤(バルコーゼ、ポリフル)が多く使われ、時に、刺激性下剤(センナ、アローゼン)が使われることがあります。他には浸潤性下剤や、糖類下剤、塩類下剤、漢方薬、坐薬、浣腸などがあります。
弛緩性便秘の人は便のvolumeを増やすこと、痙攣性便秘の人は、ストレス解消や、排便習慣をつけることが大切になります。
便秘で困った場合の対処法
【便秘治療薬成分の作用と特徴】
| くすりの種類 | 主な成分 | 作用、特徴 | |
| 下剤 | 塩類下剤 | 硫酸Mg 酸化Mg |
塩類が腸管内の浸透圧を高め、水分が腸管内に移動し、便を軟化増大させてぜん動運動を高める。 |
| 膨張性下剤 | プランタゴ・オバタ種子 (食物繊維) |
腸管内で水分を吸収してふくらみ、便を軟化。また、便容積を膨大させることで腸管壁を刺激、ぜん動運動を高める。 | |
| 湿潤性下剤 | ジオクチルソジウムスル ホサクシネート(DSS) |
界面活性作用により、便の表面張力を低下させ、水分を硬い便に浸透させて軟らかくする。 | |
| 刺激性下剤 | センノシド・Ca、 センナアロエエキス、 ダイオウエキス |
大腸のアウエルバッハ神経叢を刺激して、ぜん動運動を亢進させる。 | |
| ピコスルファートNa | 小腸で加水分解されずに大腸に移行し、大腸粘膜を刺激し、ぜん動運動を亢進させる。比較的腹痛などが少ない。 | ||
| ビサコジル | 成分が大腸を直接刺激して腸のぜん動運動を亢進させる。 | ||
| カサントラノール | 腸内細菌により代謝され、代謝物が大腸粘膜を刺激して腸のぜん動運動を亢進させる。 | ||
| 漢方 | 大黄甘草湯 | 体力がやや落ちた人にも使いやすく、常習便秘に広く用いる。 | |
| 防風通聖散 | 腹部に皮下脂肪が多く、便秘がちな人に用いる。 | ||
| 麻子仁丸 | 老人や病後の習慣性便秘に用いやすい。 | ||
| 大承気湯 | 肥満気味で胃腸が丈夫な人に用いる。 | ||
| 生薬 | カンゾウ | 腸のけいれんを和らげ腹痛を抑える。 | |
| ケツメイシ | 腸のはたらきを整える。 | ||
| 坐薬 | 炭酸水素Na 無水リン酸二水素Na |
腸内に炭酸ガスを発生させることで大腸を刺激し、排便を促す。直腸性便秘に適している。 | |
| 浣腸 | グリセリン | 腸壁を滑りやすくさせ、また腸を刺激して動きを活発にさせる。乱用すると、便意を感じにくくなる可能性があるので注意。 | |
| 整腸剤 | 整腸生菌成分 | 乳酸菌類(ラクボンなどの有胞子性乳酸菌、ラクトミン、ビフィズス菌など)、納豆菌、酪酸菌 | 腸内環境を整える。腸内で善玉菌を増やし、有害な悪玉菌の増殖を抑え、整腸作用を示す。 |
認知症
高齢者人口の増加している。
65歳以上の10-13人に一人が認知症である。
認知症のTestとしてはMMSE or 長谷川式が有名(Me-CDTも良い)
老化の三大症状:認知症、歩行障害、尿失禁
認知症の定義
日常生活での障害があり、MMSEの低下があること。(ただし、前頭側頭型はわからない。FAB※だけは低下している。)
レビー小体型もわからないことが多い。
- FAB(frontal assessment battery at bedside)スクリーニング検査 参考あり
MCI - 日常生活の障害はあまりない状態であるが、もうここから関与していこう。
認知症の種類
アルツハイマー型認知症(約50%)
type1-65歳以下の若年性アルツハイマー。脳の頭頂連合野の委縮が著名。
type2-65歳以上のアルツハイマー。脳萎縮も様々で、混合型であると言われている。
脳血管性認知症(約25%)
隠れ脳梗塞、正常圧水頭症、進行性核上性麻痺
前頭側頭葉変性症
PIC病が有名 性格の変化
レビー小体型認知症(約15%)
認知症のステージ
- 初期物忘れが、目立ち始める。仕舞ったものを忘れる。(ものとられ妄想)
- 中期日常生活に支障が始まる。(トイレの場所を忘れる、頻尿が始まる。)
- 後期見守りが必要となる。 (ぼーっとしている。人の顔が分からない。)
認知症の検査
MRIにて海馬の委縮がある。マイネルトの基底核(前脳基底部無名質にあるニューロン群)の変性により、Achの低下をきたす。
VSARDでZが2を超えると萎縮とする。(80%の正診率)
「早期アルツハイマー型認知症(痴呆症)診断支援システム」のこと。
VSARDは、前駆期を含む早期アルツハイマー型認知症(痴呆)に見られる海馬傍回(かいばぼうかい)の萎縮の程度を読み取るためのMRI画像処理・統計解析ソフトです。
タウ蛋白とアミロイドβ蛋白の蓄積―脳神経の破壊
髄液中のtau/amyloid比増加
レビー小体型認知症は、パーキンソン病の移行型(認知症を伴うPerkinson)と考えられる様になってきた。幻視、震え、強張り、転倒、寝言が初期より見られる。
前頭側頭型―前頭葉は意志。感情。行動のコントロールを司っており、側頭葉は、記憶、判断力を司る。主に人格障害
脳内ホルモンの低下がある。(DOPA)
(ニュウロメラニンMRIをすると少なくなっていることが確認できる。)
DAT-Scan ( DopAmineTransporter) DATの脱落有無を見るSPECT検査
MIBG心筋シンチグラフィーで著名に集積が低下(心臓交感神経の低下)
SPECT-後頭葉を含めた血流低下がみられる。(SPECT 主に脳の血流変化を見る。)
αサイヌクレイン(レビー小体型認知症のバイオマーカー)
レビー小体型認知症で髄液のα―synucleinが低下、脳内に蓄積する。
認知症の予防
適度な運動
高血圧は下げるが、80歳以上の場合は、わからない。
脂質の低下(スタチン系は良い)
糖尿病
インスリン抵抗性と脳内アミロイドβ蓄積(脳内インスリンはむしろ低下する)
久山町研究では、関係ある。
GLP-1が脳内に存在するので、DPP-4阻害剤は治療薬になるかもしれない。
低血糖を起こすと認知症を起こす。
禁煙
飲酒 (酒は少量)
認知症の治療
訓練
言葉で話しかける。Yes but
音楽療法
回想
犬や、猫
APP(アミロイド前駆蛋白)→アミロイドβ(抗体の注射)
認知症薬
主に二つ
1. コリンエステラーゼ阻害剤
ドネペジル
ガランタミン
リバスチグミン
2. メマンチン(グルタミンを抑える。)
NMDA受容体を調べるPETができるようになった。
上乗せができる。
陽性症状が目立つ場合こちらを考える。
施設入所までの期間を5年から、8.5年に伸ばした。
MMSE(ミニメンタル・ステート)
| 設問 | 質問内容 | 回答欄 | 得点 (30点満点) |
| 設問1 (5点) |
今年は何年ですか? | (0~1点) | |
| 今の季節は何ですか? | (0~1点) | ||
| 今日は何曜日ですか? | (0~2点) | ||
| 今日は何月何日ですか? | (0~1点) | ||
| 設問2 (5点) |
この病院の名前は何ですか? | (0~1点) | |
| ここは何県ですか? | (0~1点) | ||
| ここは何市ですか? | (0~1点) | ||
| ここは何階ですか | (0~1点) | ||
| ここは何地方ですか? | (0~1点) | ||
| 設問3 (3点) |
物品名3個(桜、猫、電車) | (0~3点) | |
| 設問4 (5点) |
100から順に7を引く(5回まで) | (0~5点) | |
| 設問5 (3点) |
設問3で提示した物品名を再度復唱させる | (0~3点) | |
| 設問6 (2点) |
(時計を見せながら)これは何ですか? | (0~1点) | |
| (鉛筆を見せながら)これは何ですか? | (0~1点) | ||
| 設問7 (1点) |
次の文章を繰り返す「みんなで、力を合わせて綱を引きます」 | (0~3点) | |
| 設問8 (3点) |
(3段階の命令)「右手にこの紙を持ってください」 | (0~1点) | |
| 「それを半分に折りたたんで下さい」 | (0~1点) | ||
| 「それを私に渡してください」 | (0~1点) | ||
| 設問9 (1点) |
(次の文章を読んで、その指示に従って下さい)「右手をあげなさい」 | (0~1点) | |
| 設問10 (1点) |
(何か文章を書いて下さい) | (0~1点) | |
| 設問11 (1点) |
(次の図形を書いて下さい) |
(0~1点) |
前頭葉機能検査(FAB)
| 検査日 | 20 年 月 日 |
施設名 | |
| 被験者名 | 性別 | (男・女) | |
| 年齢 | 歳 | 検査者名 | (男・女) |
特記事項
- 1.あらかじめこの用紙に被験者の名前を記入しておきます
- 2.被験者とテスターは、机をはさんで向き合って座ります
- 3.回答は に記入します。得点は該当点数に○をつけます
- 注1所要時間は一人5 ~10分程度。必ずストップウォッチを用意します
- 注2● 印は、口頭による質問または指示を示しています
- 注3検査が不可能な場合は〔 〕にチェック後、プロフィールのみ記入します
A検査1番
<テスターが被験者の答えた言葉を記録する>
【 練習 】
これから言う2つのものは、どこが似ているか考えて答えてください」●
「まずは練習してみますね。『電車』と『バス』」 (正答:「乗り物」、「交通機関 )
正答が出た場合は「はい、結構です。次の質問も、同じように答えてください」と言い本番へ。
答えに戸惑ったり、誤答の場合は「電車とバスは両方とも乗り物ですね、次の質問も同じように答えてください。」と言い本番へ。沖縄県の場合は “『電車』と『バス』” を “『船』と『飛行機』” に言い換える。
【 本番 】
被験者が複数回答した中に正答が含まれていれば可。正答がでなくても、ヒントをあたえず先に進む。
15秒程度何も反応がない場合は次の質問に進む。
- 「質問①:「バナナ」と「みかん」は? (正答:「果物」「フルーツ」「食べ物」)●
- 「質問②:「テーブル」と「いす」は? (正答:「家具」)●
- 「質問③:「チューリップ」、「バラ」と「菊」は? (正答:「花」「植物」)●
( 概念化 )
質問:「" かきくけこ " の " か " から始まる言葉をできるだけたくさんあげてください●
「人の名前・地名などはいけません」
質問を勘違いされた方(“かき” “きく” “くま” …など)には、
「“か” から始まる言葉をできるだけたくさん・あげてください」と再度伝える
人の名前・地名の例は出さない。
最初の 5 秒間黙っている時は「例えば “かえる”」とヒントをだす。
開始から10 秒間黙っている時は「“か” から始まる言葉をなんでもよいから言ってみてください」と回答)を促す。その後、無言の状態が続いても声をかけずに(開始から)60秒間は待つ
制限時間は60秒間、時間内に10語言えたら終了。ストップウォッチを使用する。
採点基準…同じ単語のくり返しは1 語とカウントし、名詞・形容詞・副詞・動詞のいずれも可。
B検査2番
<テスターが被験者の答えた言葉を記録する>
- 【得点】
・6語以上2点
・3語以上1点
・2語以下0点
B検査2番
質問:「あなたは右利きですか、左利きですか」●
(被験者の利き手を聞き、右利きの場合は、テスターは左手で(被験者とテスターが鏡の状態になるように。)
以下(1)~(3)を行う。下記は被験者が右利きの場合を想定
指示①:「私がやることをよく見ていてください
テスター自身の右手を、手のひらを上にして机の上に置き、
(1)自分の左手をグーにして、自分の右手のひらをたたく)
(2)次にその左手をパーにして(手刀で)、自分の右手のひらをたたく)
(3)最後に、左手をパーのままで、手のひら同士を合わせる(拍手)
以上の連続動作を1組とし、それを3回くり返す
指示②:「では、右手を使って同じことをしてみましょう。まず、私と一緒にやります。」●
「次にひとりでやっていただきますのでよろしくお願いします。それでは一緒にやってみましょう」●
被験者と一緒に、(1)~(3)の連続動作を3回くり返す。指示②ができない場合でも指示③に進める。
指示③:「今度はひとりでやってみましょう」●
途中でやめた人には「もう少し続けてください」と連続動作をくり返すように促す。途中で間違えた時点で終了する。
- 【得点】
・ひとりで連続動作を6回以上できたとき3点
・ひとりで連続動作を3回以上できたとき2点
・一人ではできないが(指示②で)テスターと一緒なら連続動作を3回できたとき1点
・それ以外0点
( 知的柔軟性 )( 行動プログラム )
【 練習 】
指示①:「次のゲームは2つの約束があります。1つ目の約束は、私が指で1回ポンとたたいたら、続けて自分の指で2回ポンポンとたたいてください。わかりましたか」●
被験者が指示を理解したかどうか確認して練習する。テスターが指を動かしてからは教示をくり返さない。
ポン・ポン・ポン(1-1-1)とタップし、1回ごとに被験者に続けて指でタップさせる。(正解は2-2-2)
指示①ができなかったら指示②には進まずに0点とする・
指示②:「2つ目の約束は、私が指で2回ポンポンとたたいたら、自分の指で1回ポンとたたいてください。わかりましたか」
被験者が指示を理解したかどうか確認して練習する。指を動かしてからは教示をくり返さない。
ポンポン・ポンポン・ポンポン(2-2-2)と指でタップし、1回ごとに被験者に続けて指でタップさせる(正解は1-1-1)
本番前に、約束の確認を求められても「思った通りでいいですよ」などと答え、約束の確認をしない。
指示②ができなかったら指示③には進まずに0点とする。
【 本番 】
指示③:「では今の2つの約束を使って、私に続いて、自分の指でたたいてください」●
テスターは下記の回数を指でタップし、1 回ごとに被験者に続けて指でタップさせる。途中で間違えてもやり直させず、最後まで課題を終わらせる。(1-1-2-1-2-2-2-1-1-2 (計10の連続動作))
被験者のタップ数を記録しながら検査を行うとよい。
(正答:2-2-1-2-1-1-1-2-2-1)
D検査4番
- 【得点】
・失敗なし3点
・失敗2回まで2点
・失敗3回以上1点
・テスターと同じ回数指でタップしてしまうことが続けて4回以上ある0点
・全くたたかない、全て1回 (2回 ) たたく、ただたたいている0点
E検査5番
【 練習 】
指示① 「今度は約束が変わります。1つ目の約束は、私が指で1回ポンとたたいたら同じように自分の指で1回ポンとたたいてください」
被験者が指示を理解したかどうか確認して練習する。テスターが指を動かしてからは教示をくり返さないポン・ポン・ポン(1-1-1)とタップし、1回ごとに被験者に続けて指でタップさせる。(正解は1-1-1)
指示①ができなかったら指示②には進まずに0点とする。
指示② 「2つ目の約束は、私が指で2回ポンポンとたたいたら、あなたはたたかないでください」
被験者が指示を理解したかどうか確認して練習する。指を動かしてからは教示をくり返さない。
(ポンポン・ポンポン・ポンポン(2-2-2)と指でタップする。 (正解は0-0-0)
本番前に、約束の確認を求められても「思った通りでいいですよ」などと答え、約束の確認をしない。
指示②ができなかったら指示③には進まずに0点とする。
【 本番 】
指示③ 「では、今の2つの約束を使って、私に続いてやってみましょう」●
テスターは下記の回数を指でタップし、1回ごとに被験者に続けて指でタップさせる。途中で間違えてもやり直させず、最後まで課題を終わらせる。(1-1-2 -1-2-2-2-1-1-2)
被験者のタップ数を記録しながら検査を行うとよい。
(正答:1-1-0-1-0-0-0-1-1-0)
- 【得点】
・失敗なし3点
・失敗2回まで2点
・失敗3回以上1点
・テスターと同じ回数指でタップしてしまうことが続けて4回以上ある0点
・全くたたかない、全て1回 (2回 ) たたく、ただたたいている0点
F検査6番
指示①:「手のひらを上にして、両手を机の上にのせてください●
指示②:「私の手を握らないでください●
テスターは、目をあわせず何も言わずに、自分の両手を被験者の手のそばによせ、手のひらを合わせるようにそっとつけ、手を握らないでじっとしていられるか1~2秒間観察する。
もし握ってしまった場合には、「私の手を握らないでください」と、もう一度言ってから、同じ動作をくり返す。
- 【得点】
・被験者がテスターの手を握らなかった場合3点
・被験者が躊躇して、どうしたらよいのか聞いた場合2点
・被験者が躊躇せずにテスターの手を握った場合1点
・注意されたあとにもテスターの手を握った場合0点
腸内細菌
腸内細菌について
私たちの腸内には様々な細菌が存在しており、当然、人とその細菌は、密接な関係を保ちながら生活をしているわけです。最近その関係が知られてくるようになり、レポートされてくるようになりました。人の腸内には1000種類、1000兆個以上の細菌がおり、数百種類、重さは1.5kg以上になると言われています。人の細胞が60兆個くらいで、人間の最も大きな臓器が肝臓であり約1~1.5kgくらいですから、その多さが分かると思います。腸内細菌の分布ですが人の胃には強い酸があり、外来菌の侵入を防ぐ役目があり、通常十二指腸、空腸はほぼ無菌に近く、回腸は大腸との中間的な特徴です。腸内細菌の遺伝子は60万個と言われております。人の遺伝子は3万個です。細菌は人の持っていない遺伝子を持っているため、人が分解できないものを分解し人が産生できないものを、腸管内で産生してくれます。これを人は吸収し利用しています。
細菌はOur other geneと言われています。腸内細菌叢は人種によっても異なっています。中でも日本人は独特のフローラを持っています。日本人はBacteroides Prebeiusという菌を持っていますが、これを持っているのは日本人のみと言われています。ちなみにこの菌はワカメを分解できる菌です。表で分かるように日本に近い場所の中国人は、アメリカ人に近いフローラです。腸内細菌叢は主にグラム陽性のFirmicutes門、グラム陰性のBacteroides門、二つで90%を占めます。これにE.coliなどのProteobacteria門、ビフィズス菌などのActinobacteria門、オブジーボで有名になったAkkermansia muciniphilaなどがあります。その腸内細菌は役割から大きく3つに分類されています。
善玉菌は悪玉菌の侵入や増殖を防ぎ、腸の運動を調節したり、免疫細胞を活性化したりします。ビフィズス菌、乳酸桿菌、アシドフィルス菌、フェカーリス菌などが代表です。善玉菌は食物繊維や、オリゴ糖を餌にして炭水化物を分解し、短鎖脂肪酸(酢酸、プロピオン酸、酪酸)をつくり、Vitamin B2B6B12 V.K、葉酸、パントテン酸、ビオチン(V.B7)などを産生します。酢酸は腸のバリア機能を増強する。酪酸は腸管細胞のMUC2 遺伝子を活性化することで、粘膜物質であるムチンの分泌を促し、大腸を保護します。抗炎症作用があり、NF-κB活性化Akkermansiamuciniphila抑制、Treg誘導などがあります。又腸管L 細胞を刺激しGLP-1を分泌促進する。プロピオン酸は肝臓癌の抑制をすると言われています。ひとは主にブドウ糖を代謝しますが、細菌から産生される酢酸、酪酸、プロピオン酸もエネルギーとして利用される。飢餓や、エネルギー不足時にはケトン体が利用されるのですが、これらは短鎖脂肪酸が細胞膜上にある脂肪酸受容体のGPR41 を直接刺激し交感神経を活性します。反対にヒドロキシ酪酸はGPR41 を抑制し、交感神経を抑制します。このようなエネルギー消費の調節もしています。宿主のエネルギーとして使われる短鎖脂肪酸ですが、腸管運動に影響を及ぼし消化管での栄養吸収率を上げ肥満発症の原因ともなっている。食物繊維は腸内細菌により発酵され、短鎖脂肪酸となり、GPCR(腸間膜上受容体)のGPR41、GPR43を活性化する。短鎖脂肪酸の受容体であるGPR41 が刺激されると腸内分泌細胞よりPYY(食欲抑制ホルモン)が分泌され摂食抑制がおこる。脂肪細胞のGPR43は脂肪組織の中にあり、酪酸により、刺激されるとインスリンシグナルを抑制して、脂肪の蓄積を抑制し、肥満を防ぎます。
悪玉菌は病原性大腸菌、黄色ブドウ球菌、ウエルシュ菌、ベーヨネラ菌などが代表です。悪玉菌は脂肪、コレステロール、アミノ酸を餌にアンモニア、硫化水素、インドール、スカトール、アミンなどを産生します。すると、便秘、免疫力低下、肌荒れ、発ガン性物質(リトコール酸、ニトロソアミン)産生、生活習慣病、鬱になると言われています。
日和見菌はE.coli、Bacteroidesなどです。名前のとおり優勢な菌に味方して作用をします。腸内環境はこの比率が、2:1:7が良いとされています。
2017年Natureから細菌量的要素を加味した4分類が報告された。B1型(Bacteroides1型)B2型(Bacteroides2型)P型(Purevotella型)R型(Ruminococcus型)ですが、これからはこの分類が主体になっていくと思われます。


- オブジーボT細胞のPD-1と結合して、免疫のブレーキを外すような抗がん剤です。患者がAkkermansia muciniphilaを豊富に存在すると治療が奏功する
- *Dysbiosis:細菌種や細菌数が減少し腸内細菌叢の構成バランスに異常を来したとき、Dysbiosisと言います。細菌叢は多様性が大切です。
- *MUC2:ムチンはコア蛋白により分類されており、MUC2は分泌型ムチンと言われており杯細胞から分泌される。
- *NF-κB:サイトカインで刺激され、炎症やアポトーシスをおこす転写因子。
- *腸管上皮層:腸管上皮細胞は、細菌に対し物理的、化学的バリアを形成する。小腸上皮はパネート(Paneth)細胞などからdefensinやRegIIIγ蛋白などの抗菌ペプタイド産生する。大腸にはパネート細胞はないが杯細胞からムチンを分泌している。腸内細菌の大部分は外側粘液層にあり内側粘液層は細菌の侵入を防いでいる。ムチン層は病原体排除に重要であるが、外側粘液層は、腸内細菌の栄養補給も行っている。
- *TJ(claudin,Occuludin,JAM―A)は細胞同士を接着させ、又細胞間の情報を伝えているが、これが異常を来すと腸内フローラが侵入し、IBDなどになりやすい。
- *パターン認識受容体(PRRs)病原体を認識し、腸管免疫を惹起する。この刺激が腸管内ホメオスターシスの維持に重要である。
- *GPR41、腸管と交感神経に発現してL 細胞からPYYの分泌を抑え食欲を抑えK細胞からGIP分泌を抑える。交感神経を刺激してエネルギー産生を促す。
- *GPR43、膵、脂肪、腸管などに発現している。インスリンシグナルを抑制し脂肪を減少させる。L細胞からGLP-1を分泌し、インスリン感受性を抑制する。
年齢と腸内細菌
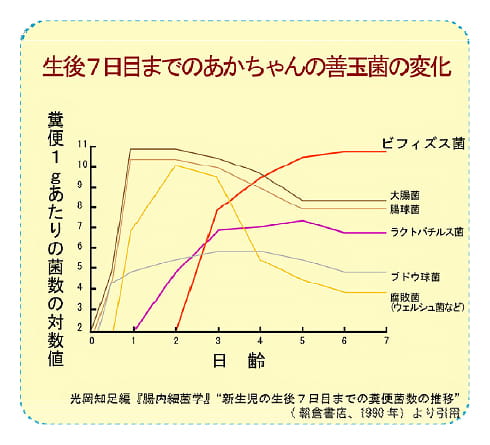
赤ちゃんは無菌状態で産まれてきます。下の表を見てください。赤ちゃんが生まれるとすぐ呼吸を始めます。するとまず酸素が存在する環境で発育できる、悪玉菌のStaphyrococcaceae,Enterobacteriaceae,Bifidobacteriaceaeが増加します。一日で大腸菌が10の11乗はすごいです。最後に酸素があると生存できない、善玉菌(Bacteroidesやビフィズス菌、Clostridiumなど )が増えて、悪玉菌を抑制してきます。母乳の中にはビフィズス因子というものがあり、これを取ることにより善玉菌が増えると言われています。人工乳と母乳の混合栄養児では母乳栄養児に比較してビフィズス菌が少ないです。しかしガラクトオリゴ糖(GOS)を含む人工乳を乳児に与えるとビフィズス菌が有意に増加します。妊娠中に母体の短鎖脂肪酸が胎児のGPR43、GPR41を介して、代謝機能の成熟を促し、生まれてからの肥満を防ぐことわかってきた。産まれて三歳までは免疫が未熟な為腸内に細菌を受け入れます。この時期を過ぎると、ほかの菌を受け入れなくなるので、これを、Colonization resistanceと言います。従って、私たちが乳酸菌飲料を飲んでいる間は便から乳酸菌が検出されますが、飲むのをやめると直ぐ消えてしまいます。老化したときには善玉菌が減少する事が知られています。長期の食生活で、細菌叢が変化するが、個体差を超えて変化することは無いと言われる。我々はこれらの腸内細菌叢を無条件に受け入れているわけではなく腸管の免疫応答により規定されている。
プロバイオティクス
適切な量を摂取することで、宿主の健康に資する微生物。つまり有益な影響を及ぼす生きた微生物のこと。Clostridium butyricumなどの酪酸菌、乳酸菌、Bifidobacteriaceaeなど。
プレバイオティクス
宿主の微生物により選択的に利用されて、健康身資するきしyrr宿主の消化を受けずに有益な特定菌種の増殖を促進する食品成分で、ガラクトオリゴ糖フルクトオリゴ糖、難消化性スターチなどである。プロバイオティクスであるlactobacillus caseiを投与すると心理的ストレスによるUCの悪化が改善し、多様性の低下も抑制されました。
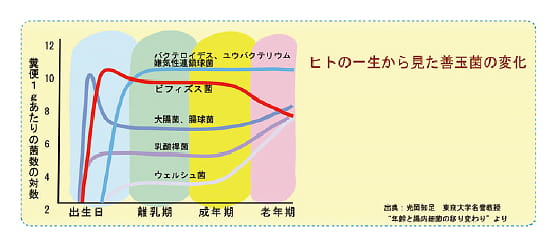
最近の食生活の変化や、衛生環境、乳化剤、人工甘味料、抗生剤などで、腸管粘液層の脆弱化を起こし、Dysbiosisを引き起こしやすくなっています。高脂質で高アレルゲン食がDysbiosisの一因になっている可能性もあります。運動も細菌層に影響があると言われています。(Dysbiosis⇔Symbiosis)腸内フローラは腸上皮細胞へのエネルギー供給、病原細菌の定着阻害、免疫系の成熟促進などをすると言いましたが人の免疫細胞の約70%は腸にありここで成長し、全身に解放されます。Disbiosisになると、免疫の異常が起こり、アレルギー、自己免疫疾患、癌、パーキンソン症候群、などが起こると言われています。菌種間の多様性も大切です。多様性の高い腸内フローラは免疫系の成熟を促し多様性の高い分泌型IgAの産生に寄与する一方、多様性の高いIgAは腸内フローラのバランスを保ちます。
無菌マウスにo-157を投与すると死亡します。Bifidum longumを投与してo-157を投与すると生存します。Bifidumu adolesscentisを投与してo-157を投与すると死亡します。両者ともo-157のshigera毒素の量は同じ。Bifidum longumはfurukutoseのtransportorのちがいで、酢酸を産生している。酢酸があると(培養器内に10mM加える)上皮細胞は死滅しない。腸上皮が死亡すると、上皮に穴が開いてしまうためバリア機能が低下し、shigera毒素が入り、死亡する。
無菌マウスに子供由来のフローラを入れ、サルモネラを追加すると死んでしまう。無菌マウスに大人由来のフローラを入れ、サルモネラを追加しても、死亡しない。子供由来のフローラにclostridiumを追加すると死亡しなくなる。しかしclostridiumだけでは定着しない、コハク酸が必要。フローラのmaturationが必要と思われている。
- *Treg(抑制性T細胞):CD4+T細胞のサブセットですがNaive T-cellが分化し、Tregになるのですが、胸腺由来のTregと外来抗原、サイトカイン刺激により誘導される末梢性Tregがあります。免疫異常になり、免疫が病気を引き起こすようになったとき、これを治す免疫細胞です。
clostridium属菌やBacteroides菌属がTregを分化誘導し腸管恒常性を維持し、免疫を維持している。
High fiber dietを与えると腸内細菌が代謝し酪酸が産生され増加する事がしられています。腸管内の二次胆汁酸も分化促進に役立っています。制御性T細胞(Treg)はアレルギーの人がほとんどいないアーミッシュの調査から明らかになりました。200年以上前、先祖がヨーロッパから移住したアーミッシュは、宗教的な理由から、基本的に自給自足の生活で、牧畜が盛んで、幼い頃から家畜の面倒をみる習慣があります。アーミッシュは都会で暮らす人に比べ花粉症は20分の1、アトピー性皮膚炎は10分の1と極端に少ないことが分かっています。
そこで注目したのは家畜と触れ合う暮らしぶり。では家畜と触れ合うと体の中で何が起こるのでしょうか?
血液を調べましたところ血液の中の制御性T細胞(Treg)が35%も多いことが分かったのです。家畜と触れ合うとアレルギーが少なくなるのは、制御性T細胞(Treg)が増えるからだとムティウス博士は結論づけました。実は制御性T細胞(Treg)の存在は20年前に確認されていました。発見者は大阪大学教授の坂口志文教授です。坂口教授はその中に攻撃を止める役割を持つ細胞がいることを発見しました。それが制御性T細胞です。そもそもアレルギーは体内に花粉などのアレルギー物質が侵入した場合、害がないにも関わらず攻撃細胞がそれを攻撃し続けることで起こります。ここで重要になるのが制御性T細胞(Treg)の働きです。アレルギー物質が体に害がないことを判断し、攻撃を止める指令を出していることが分かりました。つまり、制御性T細胞(Treg)がアレルギーになるかどうかの一つの決め手になるのです。酪酸はTreg を誘導し脳内ミクログリアの活性を抑制し、多発性硬化症の発生を抑えている。
腸管の粘膜固有層には主にB細胞からなるGALT(gut-associated lymphoid tissue)があり、IgAを分泌し腸内細菌を抑制している。全リンパ球の60-70%腸管にありますが、腸管上皮にM細胞という特殊な上皮があり腸管内の細菌を取り込んで基底膜に輸送し樹状突起へ渡す、これでGALTが細菌を認識しIgAを分泌するようになる。もう一つの取り込みルートはタイトジャンクションを形成するマクロファージが細菌を取り込んだ後分解し、樹状突起へ渡すルートも知られています。
再発性または難治性のクロストリジウム・ディフィシル感染症(CDI)に対し、便細菌叢移植(FMT)を行うと治癒する確率が高いことが知られています。もともとClostridium difficileは嫌気性グラム陽性菌です。
ヒト腸内の常在菌で、健常成人の5%に存在します。しかし普段は腸内の善玉菌により増殖を抑えられています。Clostridium difficileが産生する外毒素(トキシンA、トキシンB及びtoxintypeⅢ)によって引き起こされる疾患をクロストリジウム・ディフィシル感染症(CDI:Clostridium difficile infection)といい、その重症型が偽膜性腸炎と位置付けられていました。最近カナダやアメリカで起こっているCDI は中毒性巨大結腸症、消化管穿孔、ショックなどを起こす重篤なものが多いです。
C.difficileは芽胞を形成して長期生存することや、抗菌薬に対して、高い耐性をを示すため、再発性のCDI感染患者ではしばしば治療抵抗性となることも多く、難治化することもあります。米国で重症化と関連すると言われているのはCDのBI/NAP1/027株ですが、CDIを発症した人の25%は再発し、再発した人の45%~65%は再々発します。栄養型のC.difficileから産生されるトキシンにより、腸管上皮細胞が傷害され、感染が成立します。再発性CDI 感染の患者にバンコマイシンで治療後、腸洗浄を行い健常者ドナーからの便を注入することで、バンコマイシン単独治療やバンコマイシン治療と腸洗浄の併用治療に比べて下痢症状の消失割合が3倍から4倍、有意に多いというランダム化比較試験も報告されました。(抗生剤の30%に対して93%)
最近では、フィダキソマイシンが承認されました。これは、トキシンの産生の抑制と、芽胞形成と、栄養型への生成抑制をしめします。
重傷のアレルギーの人や多発性硬化症のひとはClostridiumが少なくなっています。食物繊維を多く投与し、Clostridiumを増やすことによって、これらを治そうとしています。
メタンガスを産生する人は、メタン菌を有する人ですが、メタンガスを発生しない人は、硫酸還元菌を持ち硫酸イオンを還元し硫化水素を作ります。すると、ミトコンドリアにある、チトクロームC オキシダーゼを傷害し、アポトーシスが誘導され大腸粘膜を傷害し、潰瘍性大腸炎(UC)を作る可能性が指摘されている。そこで、UC患者に健康な人の糞便移植が試みられ、治療に成果を上げている。
腸内細菌叢の乱れた状態dysbiosisの時、口腔内の細菌が、腸に定着しやすくなるので口腔は腸疾患を悪化させる、腸の病原体のリザーバーである。口腔扁平上皮癌に関与する、Porphyomonas gingivalisは食道がんとも関係があり、陽性のものは予後不良であり抗がん剤にも抵抗性であるという。
骨髄移植をした患者さんが、ドナー由来のT-リンパ球により攻撃されてしまうことをGVHD(graft-versus-host disease)と言うのですが、化学療法などで、傷害された腸から、LPSや内因性の危険シグナルが腸にある抗原提示細胞を刺激し、ドナー由来のT-細胞を活性化し、IL-2やIFN―γと言った炎症性サイトカインが放出され、細胞障害性T 細胞やマクロファージが活性化しGVHDが発生すると言われてきた。従ってこれも糞便移植が試みられ、高い治療効果が得られている。
リーキーガット症候群:腸壁の透過性が上昇し、管腔内の未消化物老廃物微生物成分などが血液中に漏れ出す症状。 自閉症の子供に多い訴えは胃腸症状ですが、自閉症児の腸内細菌は極めて乏しく種類も少ないです。自閉症マウスの血中には尿毒症物質として知られる、腸内細菌が作る4EPS(4-ethylphenylsulfate)と言う分子が46倍多く、脳に到達する可能性があり、その自閉症マウスにバクテロイデスフラジリスを餌とともに与えたところ、リーキーガットは改善され、行動も改善されたそうです。
パーキンソン病は加齢とともに増加する神経変成疾患ですが、その発症原因は中枢神経からではなく、消化管上皮細胞に異常蓄積されたα-synuclein(Lewy小体)が次第に中枢神経に蓄積されることがあきらかになった。末梢神経ニューロンの70%は腸内にあり、α-synucleinを過剰生産するパーキンソンマウスを使い腸内細菌があるマウスと無菌マウスを比較すると、明らかに腸内細菌が発症に影響している事がわかった。パーキンソン病のひとは腸管の透過性が亢進しており酸化ストレスによって、α-synucleinが蓄積する。腸粘膜に潰瘍治療で迷走神経切離術を受けた患者はパーキンソンの発症が半分になった、便秘の人はパーキンソンの発症が2.27倍になる。などパーキンソンと腸内細菌環境が関係あると言われています。
腸内細菌の代謝産物が脳に到達し、感情や、行動に影響を与え、脳の活動が腸内フローラ構成に影響を与えている事が分かっている。
やせた人ではAkkermansia muciniphilaが腸内細菌の4%をしめているが太った人はほぼ0であった。高脂肪食肥満マウスにAkkermansia muciniphilaを投与すると超粘膜バリアー増強、インスリン抵抗性の改善、消化管粘膜バリアー機能亢進、脂肪細胞炎症抑制がみられた。これらはAkkermansia muciniphilaの、細胞壁外膜蛋白のAmuc_1100によるTLR2活性化によるといわれている。肥満個体にはFirmicutes門が多く、非肥満個体にはBacteridetes門が多いと言われています。日本での研究でもFirmicutes門のClostridium cocoides、 Clostridium leptum、lactobacillus属の増加,Prevotella属の減少があり、便中の短鎖脂肪酸の低下が知られている。2型糖尿病の腸内細菌叢は酪酸産生Clostridiumの減少、非酪酸産Clostridiumの割合の増加が報告された。減量により、腸内細菌叢を正常化させることができる。肥満マウスに餌とともにAkkermansia muciniphila細菌を投与したところ、脂肪量が半減した。
パーキンソン病は加齢とともに増加する神経変成疾患ですが、その発症原因は中枢神経からではなく、消化管上皮細胞に異常蓄積されたα-synuclein(Lewy小体)が次第に中枢神経に蓄積されることがあきらかになった。末梢神経ニューロンの70%は腸内にあり、α-synucleinを過剰生産するパーキンソンマウスを使い腸内細菌があるマウスと無菌マウスを比較すると、明らかに腸内細菌が発症に影響している事がわかった。パーキンソン病のひとは腸管の透過性が亢進しており酸化ストレスによって、α-synucleinが蓄積する。腸粘膜に潰瘍治療で迷走神経切離術を受けた患者はパーキンソンの発症が半分になった、便秘の人はパーキンソンの発症が2.27倍になる。などパーキンソンと腸内細菌環境が関係あると言われています。
腸内細菌の代謝産物が脳に到達し、感情や、行動に影響を与え、脳の活動が腸内フローラ構成に影響を与えている事が分かっている。
やせた人ではAkkermansia muciniphilaが腸内細菌の4%をしめているが太った人はほぼ0であった。高脂肪食肥満マウスにAkkermansia muciniphilaを投与すると超粘膜バリアー増強、インスリン抵抗性の改善、消化管粘膜バリアー機能亢進、脂肪細胞炎症抑制がみられた。これらはAkkermansia muciniphilaの、細胞壁外膜蛋白のAmuc_1100によるTLR2活性化によるといわれている。肥満個体にはFirmicutes門が多く、非肥満個体にはBacteridetes門が多いと言われています。日本での研究でもFirmicutes門のClostridium cocoides、 Clostridium leptum、lactobacillus属の増加,Prevotella属の減少があり、便中の短鎖脂肪酸の低下が知られている。2型糖尿病の腸内細菌叢は酪酸産生Clostridiumの減少、非酪酸産Clostridiumの割合の増加が報告された。減量により、腸内細菌叢を正常化させることができる。肥満マウスに餌とともにAkkermansia muciniphila細菌を投与したところ、脂肪量が半減した。
脂肪肝は臨床ではfattyliverindexが60以上でNAFLD、FIB4-indexが2以上でNASHとされますが、NAFLDの2割はNASHとなり、さらにその2 割が5年で肝臓がんへ進展していきます。何がNASHへ転換させるのかまだわかっていません。胆汁酸が高脂肪食により変化し、腸内細菌叢を変化させ、グラム陰性菌由来のエンドトキシンがリーキーガットから吸収され、肝の過剰応答により、NASHとなるのではないか、と言われています。さらにEscherichia属やEnterobacteriaceae科が増加するとエタノールを産生するので、NASHマウスの呼気中にはエタノール濃度が高いです。
さらに肝硬変になると胆汁酸の産生が減少し、抹消胆管で胆汁うっ滞が生じる為小腸に胆汁酸が減少する。すると小腸の細菌が異常増殖する(SIBO)。細菌の細胞壁の構成成分のLPSが吸収され始め、LPSの受容体であるTLR4を刺激し、肝細胞増殖、TNF,IL-6増加、アポトーシス阻害し肝細胞癌発生に寄与する。8種類の乳酸菌を投与すると肝性脳症の進行が遅めた。(VSL)
Ⅱ型糖尿病の人はClostridiumやビフィズス菌が減少しているため、短鎖脂肪酸の1種の酪酸が減少する。高繊維食を与えるとGLP-1 が増加し、HbA1c が低下する。Bifidobacterium longumなどが増加し腸管内の酪酸濃度が増加している。Faecalibacterium prausnitziiはMAM(emicrobial anti-inframmatory morecule)を産生し腸管上皮のNF-κB活性を阻害して、Ⅱ型糖尿病の改善を示した。Lactobacillus reuteriはGLP-1分泌亢進や腸管粘膜バリアー増強からインスリン感受性を改善した。ビグアナイドはAkkermansia muciniphila を増強し、消化管粘膜バリアーを作る、胚細胞を増加刺さる。Ⅰ型糖尿病の発生も腸内細菌叢の自然免疫系と適応免疫系の調節障害が膵β細胞を破壊すると言われるようになった。
CKDのひとは便秘になります。便秘を改善すると、尿毒症の進行が遅くなります。これは腸管にて、毒素が吸収されるためですが、ところが、無菌マウスは尿毒症が悪化します。良いフローラも無くなってしまうためと言われています。
抗癌剤の抗PD-1抗体は腸内細菌叢によって、効果に差が出る。では、投与前に効果のあった人の便を移植(FMT)してから治療すれば良いのではないか?
UCの患者さんにAFM(アモキシシリン、ホスミシン、メトロニダゾール)だけでも効果があるが、AFM+FMTはさらに効果がある、それでも効果の無かった人を調べたところ、Bacteroidesが帰ってこなかった人であった。
Fusobacterium nucleatumは大腸癌の発生に関与していると報告されている。F.nucleatumが大腸の中で炎症をおこし、MLH1の高メチル化をおこす、また、PD-L1などのリガンドを発現させT細胞による免疫応答を抑制する。がん組織中にF.nucleatumのDNAの多い症例は予後不良のため、大腸癌の検査でを正常、早期、STAGE1~5まで分類するとそれぞれFusobacterium とMetaboliteが違うため、便を調べるだけF.nucleatumで、大腸癌の診断どころか、Stageまで分かるはず、と言うことで、スマートトイレなるものを開発している人もいる。肉類より魚、野菜、などを食べている人は有意にF.nucleatum陽性大腸癌の発生が低かった。
糖尿病の人には乳酸菌が多い。腸内に酢酸(短鎖脂肪酸)が存在することによって、L細胞を刺激して、GLP-1の分泌を促す。Lactbacilus Reuteriがインクレチンの分泌を促進する。 血糖は下がっていないが、インスリン感受性を改善している。
それ以外にもアルコール性肝障害、動脈硬化、糖尿病なども関連があるとされ、治験が進行中である。糞便移植によって移植された腸内細菌は定着する場合もありますが、途中で元に戻ってしまい、病気が再燃する場合もあります。 また腸内細菌そのものではなくその代謝産物を注入しても効果があるというレポートもあります。今この分野での創薬も研究されています。
診療時間
- 月
- 火
- 水
- 木
- 金
- 土
- 日祝
- 午前
09:00-12:00 - ●
- ●
- ●
- ●
- ●
- ●
- -
- 午後
14:00-18:00 - ●
- ●
- ●
- -
- ●
- -
- -
- 【休診日】
木曜午後、土曜午後、日曜・祝日 - 【診療科目】
内科・外科・小児科
- 受付は朝7:30頃からできます。朝から午後の診療の受付もできますので、ご希望の患者様は、午後の受付表にお名前をご記入ください。
- 体調がすぐれず、点滴を希望される患者様は、受付へお声をかけてください。点滴の所要時間は30分~60分ほどかかりますので、お早めに来院ください。
持ち物
診察の方
-
診察券
01
-
健康保険証または
マイナンバーカード
※保険証がない場合
自費での診療になります02
-
お子様の子ども
医療費助成受給券03
健診、予防接種時の方
-
診察券
01
-
予防接種予診票
※予防接種時02
-
母子手帳
※お子様の定期接種を受ける方03
アクセス

- 〒289-1115 千葉県八街市八街ほ227-1
- TEL:043-443-0989
- 【自動車でお越しの場合】
- 国道409号線八街十字路より0.5km。約30台の駐車スペースがあります。
- 【電車でお越しの場合】
- 総武本線八街駅南口を出て、徒歩約3分。

